Zakażenia układu moczowego (ZUM) i ich skuteczna diagnostyka
mgr Monika Miśkiewicz, mgr Martyna Michałek, mgr Klaudia Put, mgr Daria Zarzycka
Zakażenia układu moczowego (ZUM, ang. UTI- urinary trat infection) to jedne z najczęstszych infekcji, zaraz po infekcjach górnych dróg oddechowych, z jakimi spotyka się lekarz POZ. Według danych statystycznych ZUM stanowi 10-20% wszystkich zakażeń pozaszpitalnych. Obejmują one zespół objawów dyzurycznych towarzyszących oddawaniu moczu m.in. pieczenie, swędzenie, częstomocz oraz podwyższona temperatura ciała. Często występujące i długotrwałe infekcje górnych dróg moczowych mogą prowadzić do poważnych nefropatii.[1,7,14]

- Podział ZUM
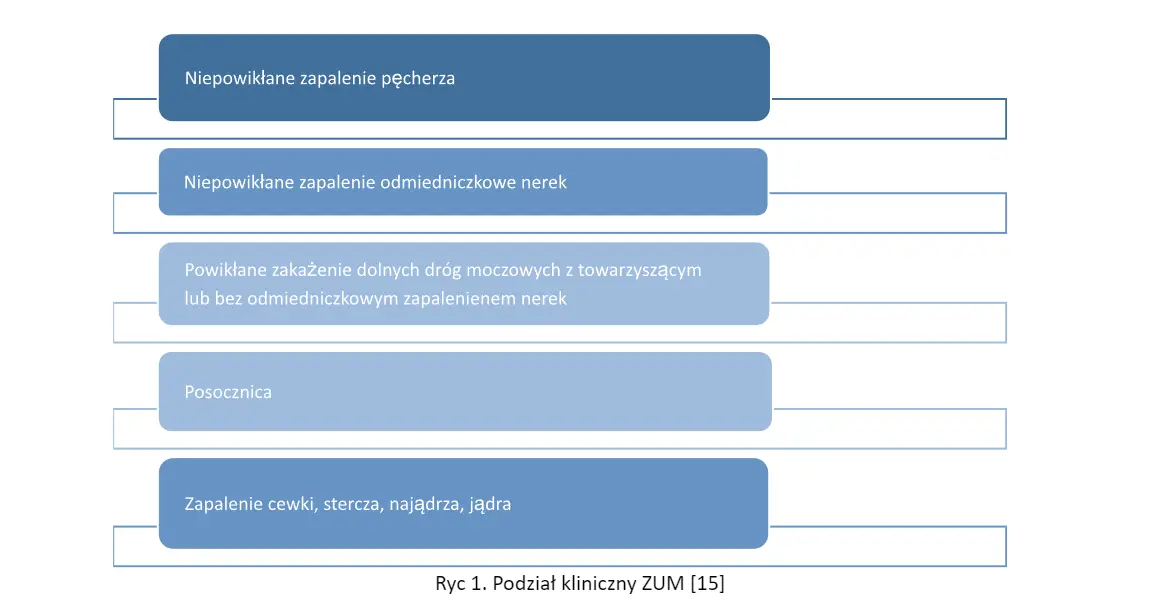
ZUM dzielimy na zakażenia niepowikłane (u pacjentów z prawidłową anatomią układu moczowego) oraz powikłane- wynikające z dysfunkcji układu moczowego na skutek wad, chorób, lub zabiegów. ZUM dzieli się również w zależności od odcinka układu moczowego którego dotyczy na zakażenia górnego i dolnego odcinka dróg moczowych. Podział przedstawiono na rycinie 1. [1,7]
Ryc 1. Podział kliniczny ZUM [15]
- Występowanie ZUM w populacji oraz czynniki ryzyka zakażenia
Zakażenia układu moczowego występuje 50 razy częściej u dziewczynek (z wyjątkiem okresu niemowlęctwa- u chłopców częściej występują wrodzone wady anatomiczne układu moczowego) i kobiet (około 81% zachorowań występuje u kobiet, głównie w przedziale wiekowym 16-35 lat). Wynika to głównie z budowy anatomicznej żeńskiego układu moczowego- krótszej cewki moczowej, niż w przypadku płci męskiej. Po 60 roku życia wzrasta również odsetek infekcji układu moczowego w populacji mężczyzn, co wiąże się z dysfunkcją mikcji na skutek powiększenia prostaty. [1.2]
Na szczególną uwagę należy zwrócić również w przypadku pacjentów cewnikowanych, posiadających urostomię (przetokę moczowo-skórną odprowadzającą mocz na zewnątrz organizmu do specjalnych worków stomijnych) lub nefrostomię (przetokę nerkowo-skórną- połączenie nerki wraz ze skórą, które prowadzone jest w celu odprowadzania moczu bezpośrednio z nerki). W tych przypadkach również wzrasta znacznie ryzyko epizodów ZUM na skutek namnażania się bakterii w plastikowych elementach cewnika. [3,4]
Zwiększoną podatność na infekcje dróg moczowych mają również kobiety ciężarne, co wynika z upośledzonego odpływu moczu (ucisk macicy, zmniejszenie napięcia pęcherza moczowego i moczowodów), obniżenia pH moczu oraz obecności glukozy w moczu sprzyjającej namnażaniu bakterii. [5,6]
Podsumowując, głównymi czynnikami ryzyka infekcji układu moczowego są: obniżona odporność, cukrzyca, płeć żeńska, podeszły wiek, przewlekła choroba nerek, wady anatomiczne, obecność cewnika, kolonizacja bakteriami worka na mocz oraz ciąża. [1,2,5,6]
- Obraz ZUM z uwzględnieniem laboratoryjnych wskaźników zapalnych
Infekcje dróg moczowych mogą dotyczyć poszczególnych elementów układu moczowego: cewki moczowej, pęcherza, nerek bądź w przypadku urosepsy przybrać postać uogólnioną.
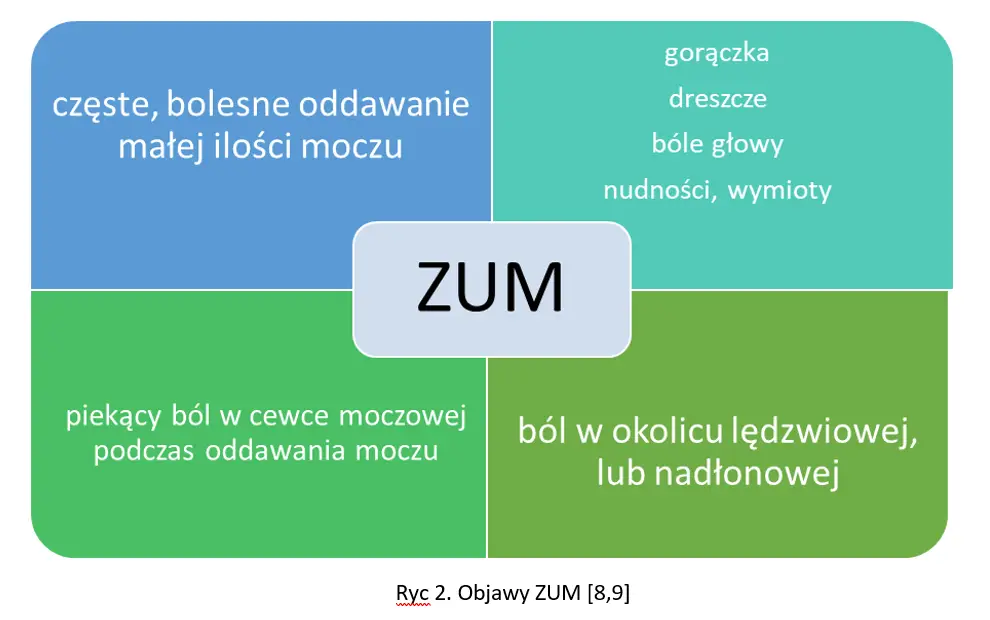
Objawy ZUM mogą być bardzo zróźnicowane- od bezobjawowej bakteriurii do ciężkiej, zagrażającej życiu pacjenta urosepsy. Objawy kliniczne ZUM obrazuje rycina 2.[8,9]
Ryc 2. Objawy ZUM [8,9]
Objawy infekcji dróg moczowych u dzieci są mało specyficzne i zależą od wieku dziecka. U noworodków występują zaburzenia łaknienia, zaburzeń wchłaniania, drażliwość, zaburzenia prawidłowego rozwoju oraz bakteriomocz bezobjawowy. U niemowląt do 6 miesiąca życia mamy głównie do czynienia z objawami ze strony przewodu pokarmowego, np. wymioty, biegunka, brak łaknienia, a także gorączką. W przypadku dzieci w wieku przedszkolnym i szkolnym objawy ZUM są bardziej specyficzne dla układu moczowego m.in. bóle podbrzusza, częstomocz oraz moczenie bezwiedne. Jeden epizod ZUM u chłopców i dwa u dziewczynek stanowią wskazanie do wykonania dokładnej diagnostyki obrazowej układu moczowego w celu wykluczenia wad wrodzonych.
Najcięższą postacią ZUM jest sepsa moczowa, która może dotyczyć pacjentów w każdym wieku. Występuje najczęściej w zakażeniach przebiegających z utrudnionym odpływem moczu oraz po zabiegach chirurgicznych. Głównym objawem jest gorączka wraz z dreszczami, do których dość szybko dołączają objawy ze strony układu krążenia (obniżenie ciśnienia, przyspieszenie tętna) oraz zaburzenia metaboliczne (kwasica, mocznica). W postaci zaawansowanej występują objawy ze strony przewodu pokarmowego (nudności, wymioty), do których może się dołączyć wstrząs posocznicowy. Urosepsa wraz z objawami ze strony przewodu pokarmowego tworzy zespół septyczny. [9]
Podstawowym badaniem służącym do diagnostyki infekcji układu moczowego jest badanie ogólne moczu wraz z oceną mikroskopową osadu moczu.
Rozszerzoną diagnostykę ZUM obejmującą posiew moczu z antybiogramem, USG jamy brzusznej oraz badanie kreatyniny w surowicy wraz z obliczeniem współczynnika filtracji kłębuszkowej EGFR stosuje się w każdym przypadku ZUM u mężczyzn, kobiet z przypadkami nawracającego ZUM, małych dzieci lub w razie powikłanego przebiegu choroby m.in. w przypadku pacjentów z urostomią.
Stawiając diagnozę ZUM należy wziąć pod uwagę cały obraz kliniczny oraz wyniki badań dodatkowych. Zalecane badania krwi to: morfologia krwi obwodowej, wskaźniki stanu zapalnego m.in. CRP, prokalcytonina i OB, a także wskaźniki funkcji nerek- kreatynina i mocznik. Badania te, mogą pomóc w lokalizacji zakażenia-np. prokalcytonina > 0,5 ng/ml koreluje z infekcją nerek. W diagnostyce i leczeniu epizodów ZUM pomocne są również badania obrazowe m.in. USG układu moczowego na pełnym pęcherzu oraz z oceną zalegania moczu po mikcji. Cystouretrografia mkicyjna i badania izotopowe wykonywane są w zależności od wyniku badania USG. [12,14]
Mocz fizjologiczny jest jałowy. Zakażenie układu moczowego możemy podejrzewać, jeśli testy paskowe na obecność leukocytów, erytrocytów i azotynów są dodatnie. Należy jednak wspomnieć o tym, iż testy paskowe mają swoje ograniczenia. Przykładowo dodatni wynik w teście paskowym na obecność leukocytów nie zawsze świadczy o ZUM ze względu na swoją niską specyficzność (test paskowy na obecność leukocytów dodatni, przy braku leukocytów w osadzie moczu- przykład fałszywie dodatniego testu). Natomiast testy paskowe na obecność azotynów mogą być fałszywie ujemne ze względu na to, że nie wszystkie bakterie redukują azotany do azotynów. Tak jest np. w przypadku infekcji ziarenkowcami Gram dodatnimi (przy ujemnym wyniku paskowym, obserwujemy w osadzie liczne, lub bardzo liczne bakterie). Zdolność redukcji azotanów do azotynów mają pałeczki Gram ujemne. Fałszywie ujemny wynik testu paskowego na obecność azotynów obserwujemy również w przypadku stosowania przez pacjenta dużych dawek witaminy C (interferencja w reakcję redukcji). Bardzo ważna jest więc mikroskopowa ocena osadu moczu.
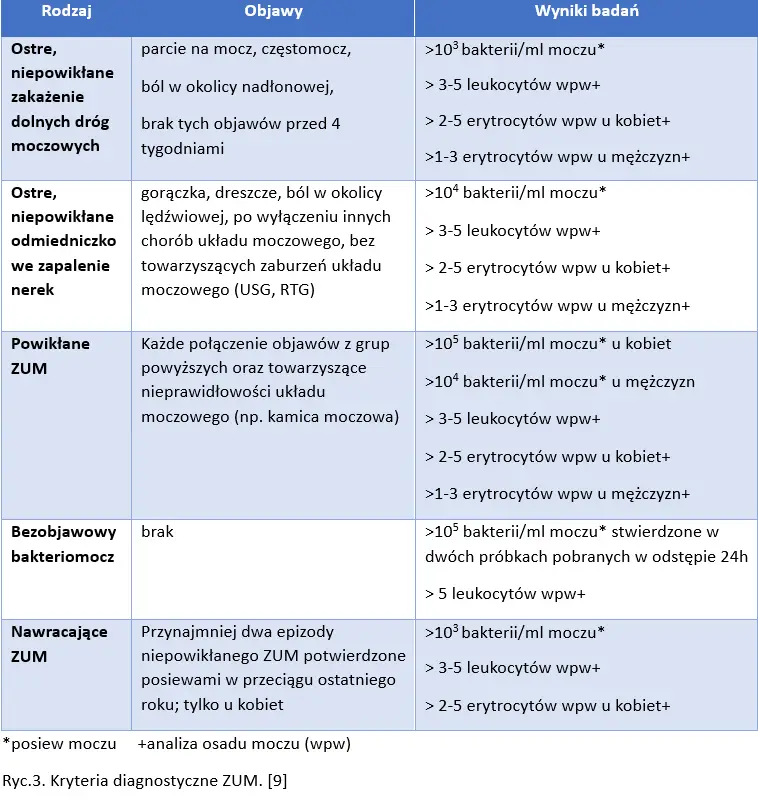
Jeśli testy paskowe są dodatnie, a w osadzie badanego moczu występują leukocyty, liczne bakterie, a często również erytrocyty oraz pasma śluzu, dodatkowo są potwierdzone objawy kliniczne i dodatni posiew moczu można zdiagnozować infekcje układu moczowego. Kryteria diagnostyczne ZUM przedstawiono na rycinie 3. [12,13]
*posiew moczu +analiza osadu moczu (wpw)
Ryc.3. Kryteria diagnostyczne ZUM. [9]
Głównymi czynnikami etiologicznymi niepowikłanych infekcji układu moczowego są pałeczki Gram ujemne Esherichia coli, a także w mniejszym stopniu Klebsiella, Proteus i Enterobacter. Zakażenia powikłane, często występujące u pacjentów hospitalizowanych wynikają z infekcji bakteriami Gram ujemnymi (Serratia, Proteus, Enterobacter), a także Gram dodatnimi (Enterococcus faecalis, Staphylococcus aureus).[1]
Pojęcie znamiennej bakteriurii w wyniku posiewu moczu pomaga nam określić, czy mamy do czynienia z infekcją, czy nieprawidłowym pobraniem próbki moczu. Znamienna bakteriuria występuje, gdy w moczu stwierdza się ≥ 105 kolonii bakterii na mililitr u osoby dorosłej oraz ≥ 104 u dzieci. Należy wspomnieć, iż kontaminacja próbki moczu jest dużym problemem diagnostycznym, jednak wprowadzenie w laboratoriach i punktach pobrań ulotek informujących w jaki sposób prawidłowo pobierać mocz do badań bakteriologicznych znacznie zmniejszyło liczbę wyników fałszywie dodatnich posiewów.
Zanieczyszczenie próbki moczu należy podejrzewać przy posiewach, w których obecna jest mieszana flora bakteryjna, lub mała ilość bakterii a także obecność pałeczek kwasu moczowego w posiewach moczu u kobiet (bakterie z pochwy). Flora mieszana wystąpić może u pacjentów z powikłanym ZUM, lub u osób posiadających cewniki, urostomię lub nefrostomię. [1,3,4,10,11,12]
Rozpoznanie ZUM stawia się na podstawie całego obrazu klinicznego pacjenta.
Wynik ogólnego badania moczu musi być odniesiony do posiewu moczu oraz stanu chorego.
W celu zastosowania najbardziej skutecznej antybiotykoterapii zaleca się wykonanie posiewu moczu. Optymalnie należy jednocześnie pobrać próbkę moczu na badanie ogólne oraz na posiew moczu (konieczne u dzieci). U nastoletnich dziewcząt i młodych kobiet u których wystąpiło po raz pierwszy zapalenie układu moczowego można wykonać jedynie badanie ogólne moczu z pominięciem badań bakteriologicznych. [12]
- Prawidłowe pobranie moczu do badania
Próbki moczu do badania ogólnego powinny być pobrane po dokładnym umyciu okolic cewki moczowej i krocza, najlepiej ze środkowego strumienia porannego moczu. U małych dzieci można stosować woreczki, które jednak należy jak najszybciej odkleić od ciała po oddaniu moczu przez dziecko. [12]
Do posiewu moczu pobiera się do jałowego pojemnika próbkę pierwszego, porannego moczu (w którym jest największe stężenie bakterii w ciągu doby) ze środkowego strumienia, po wcześniejszym umyciu okolic cewki moczowej wodą z mydłem lub solą fizjologiczną.U kobiet ważne jest wytarcie krocza w kierunku od przodu do tyłu, w celu uniknięcia zanieczyszczenia próbki moczu bakteriami kałowymi. Stosowanie środków odkażających może powodować zmniejszenie ilości bakterii i fałszywie ujemne wyniki badań bakteriologicznych i mykologicznych. Należy bezwzględnie przestrzegać czasu transportu próbki do badania (max. 2h w temperaturze pokojowej). Po oddaniu próbki moczu konieczne jest jak najszybsze dostarczenie jej do laboratorium. W przypadku małych dzieci- do trzeciego miesiąca życia, mocz na posiew może być uzyskany metodą nakłucia nadłonowego. Nie rekomendujemy użycia woreczków samoprzylepnych z powodu łatwości zanieczyszczenia próbki bakteriami znajdującymi się na skórze pacjenta i namnażającymi się w środowisku tworzyw sztucznych (woreczek foliowy).
W przypadku osób cewnikowanych, osób z urostomią do badania posiewu moczu (a także badania ogólnego) zaleca się pobieranie próbki zaraz po wymianie cewników, lub stomii.
Obecnie można skorzystać ze specjalnych podłoży wzrostowych np. Uriline. Jest to jałowy pojemnik ze szpatułą z podłożami przytwierdzoną do nakrętki. W pobranym moczu należy zanurzyć płytkę pokrytą pożywką, następnie wylać mocz, a pojemnik z podłożem szczelnie zamknąć. Próbkę pobraną na podłoże wzrostowe do momentu przesłania do laboratorium można przechowywać w cieplarce lub pozostawić w temperaturze pokojowej. Korzystanie z tej metody jest jednak zalecane w dniach, gdy laboratorium bakteriologiczne jest nieczynne. [2,3,4,12]
- Leczenie ZUM
Leczenie infekcji układu moczowego u osoby, która nie gorączkuje polega na zastosowaniu celowanego antybiotyku (zgodnie z antybiogramem w posiewie moczu) – jeśli badanie mikrobiologiczne zostało wykonane, lub podaniu antybiotyku skutecznego w zakażeniach wywołanych przez E.coli- czyli najczęstszą bakterie wywołującą ZUM (trimetoprim, nitrofurantoina, cyprofloksacyna). Jeśli zakażeniu układu moczowego towarzyszy gorączka, dreszcze i wymioty zwykle konieczna jest hospitalizacja i stosowanie antybiotyków we wlewie dożylnym.
Szczególnym problemem jest ZUM u ciężarnych. U około 4-7 % kobiet w ciąży występuje bakteriomocz (dodatni posiew moczu) bez objawów klinicznych. W 16 tygodniu ciąży zaleca się wykonanie posiewu moczu. Jeśli w dwóch niezależnych posiewach moczu występuje bakteriuria znamienna i w obu wynikach obecny jest identyczny szczep bakterii należy rozpocząć antybiotykoterapię, ze względu na wzrost prawdopodobieństwa wystąpienia odmiedniczkowego zapalenia nerek w dalszym przebiegu ciąży. Zakażenie wraz z objawami klinicznymi występuje u 1-2 % ciężarnych- głównie są to zapalenia pęcherza moczowego. Konieczna jest wówczas celowana antybiotykoterapia (bezpieczna dla płodu), ponieważ ZUM u ciężarnych zwiększa ryzyko wcześniactwa, niskiej masy urodzeniowej, lub różnego rodzaju powikłań okołoporodowych. Kobieta ciężarna u której zdiagnozowano ZUM oraz zastosowano leczenie do końca ciąży powinna wykonywać kontrolne posiewy moczu. U ciężarnych antybiotykami pierwszego rzutu są; aminopenicyliny z inhibitorem B-laktamaz, cefalosporyny II i III generacji oraz aminoglikozydy.[13]
- Podsumowanie
Diagnostyka i terapia ZUM to problem złożony, często wymagają specjalistycznego postępowania, a niekiedy również hospitalizacji. Ze względu na różnice anatomiczne i czynnościowe związane z płcią, wiekiem i współwystępowaniem innych schorzeń postępowanie u pacjentów z ZUM różni się zasadniczo w poszczególnych grupach pacjentów. Często rozpoznanie i leczenie ZUM wymagają współpracy interdyscyplinarnej wielu specjalistów z różnych dziedzin medycyny, ze względu na mnogość przyczyn z których wynikają infekcje układu moczowego.[9]
Bibliografia:
- Sikorska Siudek K. Rozpoznawanie i leczenie ostrych zakażeń układu moczowego w praktyce lekarza rodzinnego. Medycyna Rodzinna.2004; numer 6: s.291-296.
- Holecki M., Duława J., Hryniewicz W, Imiela J., Klinger M., Pawlik K, Wanke-Rytt M. Rekomendacje diagnostyki, terapii i profilaktyki zakażeń układu moczowego u dorosłych. Narodowy Instytut Leków. 2015: s.9-45.
- Babska K. Prewencja zakażeń układu moczowego u pacjentów z cewnikiem moczowym. Forum Nefrologiczne. 2020; tom 13; nr 2: s.98-102.
- Michalska B. Urostomia i nefrostomia kiedy mówimy o infekcji układu moczowego? Dostępny w Internecie: < https://koloryzycia.com.pl/urostomia-i-nefrostomia-kiedy-mowimy-o-infekcji-ukladu-moczowego> (dostęp: 10.04.2024).
- Wenecka B. Leki Stosowane w ciąży. Terapia.2011;5(2):73-81.
- Grzesiowski P. Leczenie i profilaktyka zakażeń układu moczowego. Antybiotyki w profilaktyce i leczeniu zakażeń. PZWL.2001.
- Chlabicz S., Leszczyńska K., Luks W., Gualco M., Schito G., Naber K.G. Niepowikłane zakażenia dolnych dróg moczowych u kobiet- obraz kliniczny, etiologia i wrażliwość na antybiotyki najczęstszych patogenów. Wyniki badania ARESC w Polsce i ich znaczenie w wyborze terapii empirycznej. Przegl.Epidemiol. 2011; 65:345-351.
- Różański W., Lipiński M. Zakażenia układu moczowego. Terapia.2011;5(2): 67-70.
- Kupilas A. Zakażenie układu moczowego. Przegląd urologiczny.2006;7/4(38).
- Gross M.L., Somani P., Ribner B.S., Ceftizoxime elimination kinetics in continuous ambulatory peritoneal dialysis. Clin Pharmacol Ther. 1983; 34: 673-680.
- Nicolle LE., Bradley S., Colgan R., Infectious Diseases Society of America guidelines for the diagbosis and treatment of asymptomatic bacteriuria in adults. CID.2005; 40: 643-54.
- Kliś-Pstrusińska K. Zakażenia układu moczowego u dzieci i młodzieży w praktyce lekarza POZ. Lekarz POZ. 2016; numer 1: 77-82.
- Jarzębińska M., Buczyńska L. Zakażenie układu moczowego ze szczególnym uwzględnieniem kobiet w ciąży- przegląd literatury i obecnej wiedzy. Diagnosta Laboratoryjny. Numer 1(65): 26-28.
- Solnica B. Diagnostyka Laboratoryjna wybranych chorób metabolicznych. Diagnostyka Laboratoryjna.2019: 90-120.

